为深入落实国家紧密型医联体建设相关政策,破解当前医联体信息化建设“联而不通、通而不融、融而无效”的痛点,切实推动我院医联体工作从“物理整合”向“化学融合”转变,现就医联体信息化数据标准与共享、医疗服务业务、医防融合公卫、医保运营管理、便民惠民服务五大核心协同机制,结合院内实操场景开展专题学习分析,明确建设方向、现存问题与落地要求,保障医联体政策真正落地见效。
一、引言:医联体信息化是政策落地的核心载体
医联体建设是深化医药卫生体制改革、推进分级诊疗、优化医疗资源配置的关键举措,而信息化是医联体高效运转的“神经中枢”与“数字纽带”。当前我院及医联体成员单位普遍存在系统独立、数据孤岛、业务割裂、协同低效等问题,导致优质资源下沉受阻、分级诊疗流程不畅、重复诊疗屡有发生、政策红利难以惠及群众。
国家卫健委、国家中医药局、国家疾控局联合印发的《紧密型县域医共体信息化功能指引》(国卫办规划函〔2025〕63号,2025年2月20日发布)、国家卫生健康委与国家中医药管理局印发的《医疗联合体管理办法(试行)》(国卫医发〔2020〕13号,2020年7月9日印发)等文件,明确将五大协同机制作为医联体信息化建设的核心抓手。实践证明,五大协同机制是医联体“真紧密、真协同、真惠民”的核心前提,若无法打通,再好的顶层设计与扶持政策,都将沦为“空中楼阁”。全院各科室、各岗位需深刻认知其重要性,协同推进、同向发力。
(一)数据标准与共享协同:筑牢信息化建设“数字根基”
数据是医联体信息化的基础生产要素,标准统一、共享互通是所有协同工作的前提,也是当前医联体建设最基础、最首要的攻坚环节。
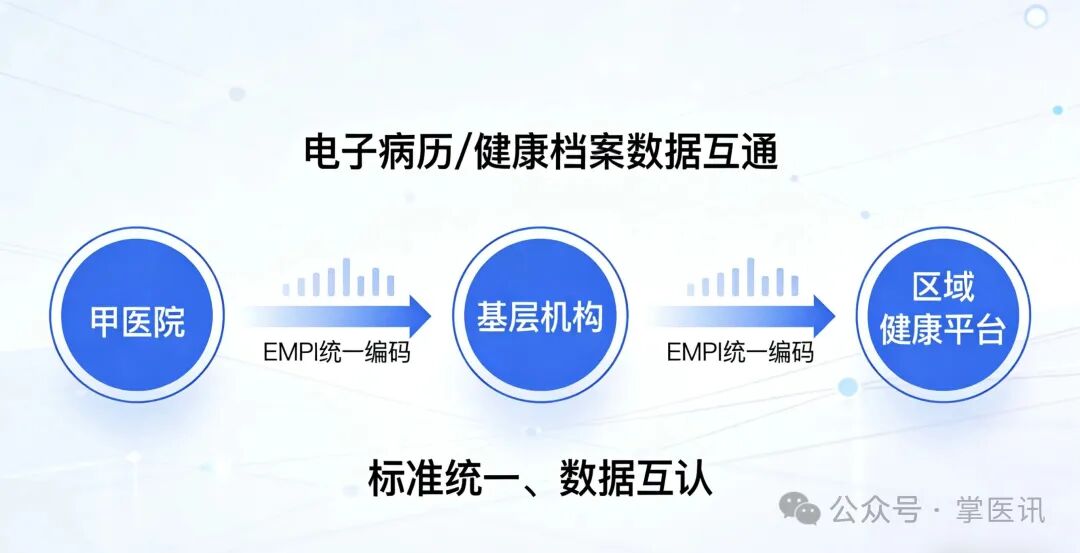
1. 现存核心痛点
一是标准不统一,医联体内各机构患者编码、诊断编码(ICD)、检验检查编码(LOINC)、药品耗材编码互不兼容,无统一患者唯一标识(EMPI);二是数据孤岛化,电子健康档案、电子病历、检验检查报告、体检数据等分散存储,跨机构无法调阅、无法互认;三是数据质量差,数据录入不规范、不完整、不准确,共享数据无质控、不可信,导致临床诊疗无参考、决策无依据。
2. 核心建设要求
统一医联体内主数据标准体系,实现患者、疾病、药品、检查、耗材等核心数据“一数一源、一码通用”;搭建区域全民健康信息平台,打通我院与医联体成员单位数据接口,实现核心医疗数据授权共享、实时调阅、安全可控;建立数据全生命周期质控机制,保障数据真实性、完整性、可用性。
3. 院内落地重点
信息科牵头梳理全院数据标准,对接医联体统一标准规范;临床科室严格执行标准化数据录入要求,杜绝随意填写、编码错误;病案、检验、影像等科室配合完成历史数据标准化治理,保障跨机构数据互认的基础条件。
4. 政策依据
《紧密型县域医共体信息化功能指引》(国卫办规划函〔2025〕63号,国家卫生健康委办公厅、国家中医药局综合司、国家疾控局综合司,2025年2月20日);《国务院办公厅关于促进“互联网+医疗健康”发展的意见》(国办发〔2018〕26号,国务院办公厅,2018年4月25日成文、4月28日发布)。
(二)医疗服务业务协同:锚定医联体运转“核心靶心”
医疗服务协同是医联体的核心业务目标,直接关系分级诊疗、资源下沉、急慢分治的落地成效,是信息化建设的核心应用场景。
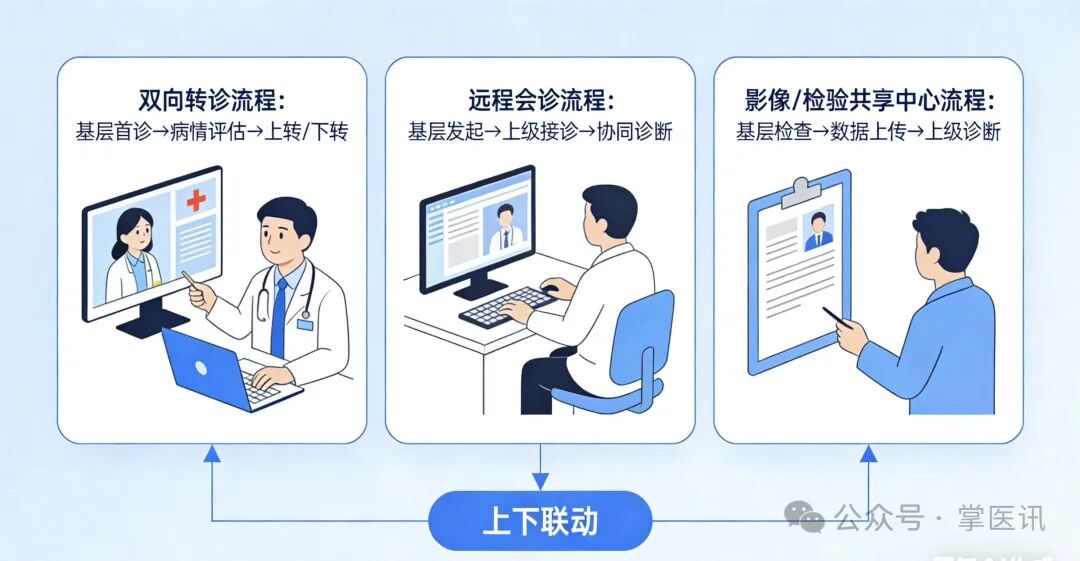
1. 现存核心痛点
双向转诊仍依赖线下沟通、纸质交接,流程繁琐、追溯困难;远程会诊、影像/心电/检验/病理共享中心未实现全流程线上化,基层检查、上级诊断的模式未落地;院前急救与院内救治信息割裂,重症患者转诊衔接不畅;专科帮扶、教学培训无信息化支撑,资源下沉效率低。
2. 核心建设要求
搭建医联体统一业务协同平台,实现双向转诊全流程线上化(申请、审批、交接、随访、质控闭环管理);建设影像、心电、检验、病理、远程会诊五大资源共享中心,落实“基层检查、上级诊断、结果互认”;打通院前-院内急救信息通道,实现患者信息、急救数据实时同步;依托信息化开展专科联盟、远程教学、技术指导,推动优质医疗资源精准下沉。
3. 院内落地重点
医务科、质控科牵头规范双向转诊线上流程,临床科室全员熟练操作转诊系统;影像、检验、病理科室组建专项诊断团队,承接医联体成员单位线上诊断需求;急诊科完善急救信息对接机制,保障急危重症患者转诊协同高效;各临床科室利用信息化平台开展远程带教、病例研讨,强化医联体业务联动。
4. 政策依据
《紧密型县域医共体信息化功能指引》(国卫办规划函〔2025〕63号,2025年2月20日);《医疗联合体管理办法(试行)》(国卫医发〔2020〕13号,国家卫生健康委、国家中医药管理局,2020年7月9日)。
(三)医防融合公共卫生协同:紧抓健康管理“关键环节”
医防融合是“以治病为中心”向“以人民健康为中心”转变的核心要求,医疗与公卫数据、业务的协同,是医联体履行公共卫生职能的关键。
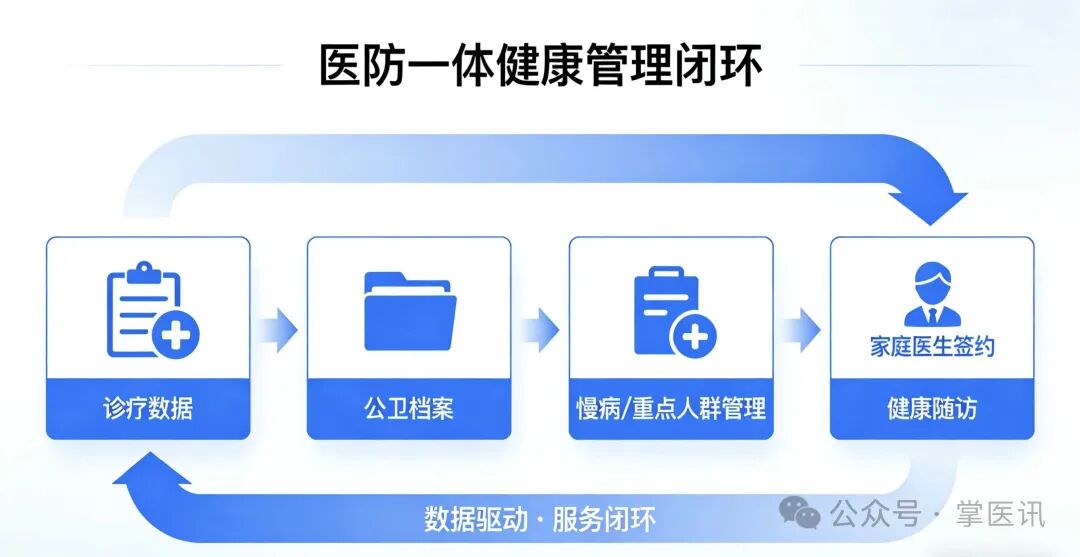
1. 现存核心痛点
医疗业务与公共卫生数据割裂,门诊、住院、体检数据无法自动汇入公卫档案,慢病、老年、妇幼、结核等重点人群管理数据重复录入、信息脱节;医防协同处置机制缺失,突发公共卫生事件信息传递不及时、响应滞后;家庭医生签约服务无信息化支撑,履约服务、健康管理流于形式。
2. 核心建设要求
打通医疗与公卫数据接口,实现诊疗数据、体检数据自动归集至居民健康档案,形成“医防数据闭环”;针对高血压、糖尿病、肿瘤等慢病,以及妇幼、老年人、残疾人等重点人群,建立一体化协同管理机制;搭建突发公共卫生事件协同处置平台,实现信息上报、指挥调度、流调溯源、医疗救治联动;依托信息化优化家签服务,实现签约、履约、随访、健康指导全流程线上化。
3. 院内落地重点
公卫科、慢病科、家签中心牵头对接医联体公卫协同系统,临床科室在诊疗中同步完善重点人群健康数据;门诊、住院科室主动配合公卫数据归集,杜绝数据壁垒;急诊科、感染性疾病科完善突发公卫事件信息上报流程,实现医联体快速响应;全科、社区卫生服务中心(医联体成员)依托系统做实家签履约与健康管理。
4. 政策依据
《紧密型县域医共体信息化功能指引》(国卫办规划函〔2025〕63号,2025年2月20日);《关于全面推进紧密型县域医疗卫生共同体建设的指导意见》(国卫基层发〔2023〕41号,国家卫生健康委等10部门,2023年12月29日)。
(四)医保与运营管理协同:激活医联体发展“内生动力”
医保支付、运营管理协同是医联体“利益共享、责任共担”的核心保障,是破解“联而不合、合而不紧”的关键驱动力,直接关系医联体可持续运转。
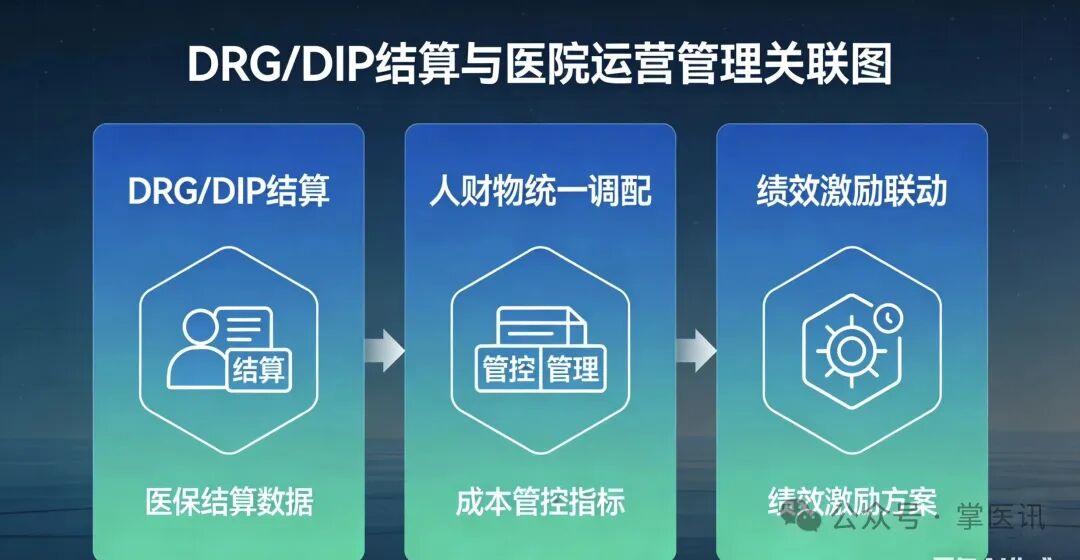
1. 现存核心痛点
医联体内医保结算分散,无一站式结算通道,DRG/DIP支付方式改革协同不足;人、财、物、药、耗材管理各自为政,无法统一调配、集约运营;绩效考核分配未与医联体协同工作挂钩,科室及医务人员参与积极性不足;费用审核、成本管控无信息化支撑,运营效率低下。
2. 核心建设要求
对接医保部门搭建医联体统一结算平台,实现跨机构一站式结算、DRG/DIP协同付费、智能审核;推进医联体内人、财、物、药品、耗材统一管理、集约采购、统筹调配;建立医联体统一绩效考核体系,将分级诊疗、资源下沉、双向转诊、数据共享等工作纳入考核,与绩效分配直接挂钩;依托信息化实现运营数据实时监测、成本精准管控、决策科学支撑。
3. 院内落地重点
医保科、财务科牵头对接医联体医保结算与运营管理系统,规范跨机构医保结算流程;药剂科、设备科、总务科落实药品、耗材、物资统一调配要求;人事科、质控科完善医联体协同工作绩效考核细则,强化激励导向;各科室配合上报运营数据,参与集约管理,降低运营成本。
4. 政策依据
《紧密型县域医共体信息化功能指引》(国卫办规划函〔2025〕63号,2025年2月20日);《关于全面推进紧密型县域医疗卫生共同体建设的指导意见》(国卫基层发〔2023〕41号,2023年12月29日)。
(五)便民惠民服务协同:坚守医联体建设“初心落点”
便民惠民是医联体建设的最终目标,服务协同直接提升群众就医获得感、幸福感,是检验信息化建设成效的直观标准。

1. 现存核心痛点
群众在医联体内就医需重复办卡、重复建档、重复预约,就医流程繁琐;互联网+医疗服务(线上复诊、慢病续方、药品配送)未实现医联体全覆盖;健康数据查询、报告打印、随访提醒等服务分散,群众使用不便;跨机构预约诊疗、检查检验预约无统一入口,资源利用不均。
2. 核心建设要求
推广电子健康卡“一卡通”,实现医联体内挂号、缴费、检查、取药、查询全流程通用;搭建医联体统一便民服务平台,整合线上预约、互联网复诊、慢病续方、药品配送、报告查询、健康咨询等功能;保障居民自主查询、授权使用个人健康数据,提升就医便捷性;实现医联体内号源、检查资源、床位资源统一预约、统筹分配,优化资源配置。
3. 院内落地重点
门诊部、信息科、客服中心牵头推广电子健康卡,优化统一预约诊疗流程;临床科室配合开展互联网复诊、慢病线上续方服务;药剂科对接药品配送体系,实现医联体药品配送到家;各窗口科室落实便民服务要求,减少群众重复跑腿,提升就医体验。
4. 政策依据
《紧密型县域医共体信息化功能指引》(国卫办规划函〔2025〕63号,2025年2月20日);《国务院办公厅关于促进“互联网+医疗健康”发展的意见》(国办发〔2018〕26号,2018年4月25日成文、4月28日发布)。
三、全院协同推进:破除壁垒,保障五大机制落地见效
五大协同机制环环相扣、缺一不可,绝非单一科室、单一部门的工作,需全院树立“一盘棋”思想,协同发力、狠抓落实:
1. 强化组织统筹:院领导班子牵头成立医联体信息化建设专班,统筹协调信息、医务、医保、公卫、质控、临床等各部门,明确责任分工、时间节点,定期调度推进;
2. 规范标准执行:严格落实国家及区域医联体信息化标准规范,杜绝院内“自定义标准”,确保数据、业务、服务全维度统一;
3. 加强培训考核:针对五大协同机制的系统操作、流程规范、工作要求,开展全员培训,将执行情况纳入科室及个人绩效考核,倒逼责任落实;
4. 破除部门壁垒:摒弃“各自为战”的传统思维,临床、医技、行政、后勤科室主动对接医联体成员单位,打破数据壁垒、业务壁垒、利益壁垒;
5. 注重实效优化:以临床需求、群众需求为导向,定期梳理信息化协同痛点、堵点,持续优化系统功能、流程设计,避免“重建设、轻应用、轻实效”。
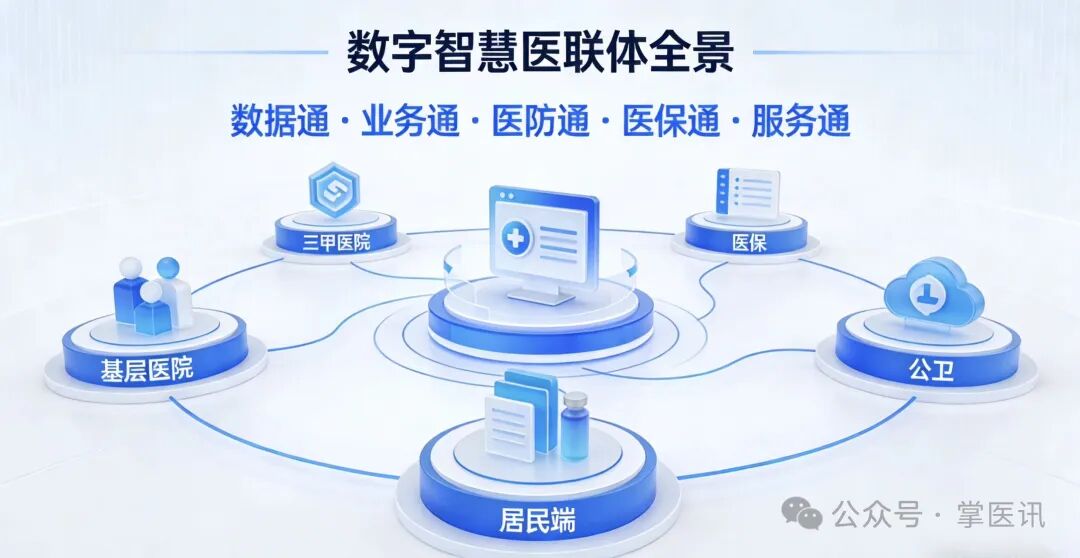
四、结语
医联体信息化建设是一项系统性工程,五大协同机制是打通政策落地“最后一公里”的关键。全院干部职工需深刻认识到,数据通则基础牢,业务通则诊疗优,医防通则管理全,医保通则动力足,服务通则民心聚。
唯有真正打通五大协同机制,才能让医联体从“形式联合”走向“实质融合”,让优质医疗资源真正下沉基层,让分级诊疗落地生根,让医改政策红利惠及每一位群众。各科室、各岗位要以此次学习为契机,主动作为、协同攻坚,全力推进我院医联体信息化建设提质增效,为医院高质量发展、区域医疗服务能力提升筑牢数字根基。
特别声明:智慧医疗网转载其他网站内容,出于传递更多信息而非盈利之目的,同时并不代表赞成其观点或证实其描述,内容仅供参考。版权归原作者所有,若有侵权,请联系我们删除。
凡来源注明智慧医疗网的内容为智慧医疗网原创,转载需获授权。